Produktinformationen "Multinodular goitre"
Klinische Vorgeschichte
Eine 53-jährige Frau stellte sich mit einem auffälligen Halsknoten und anhaltendem Husten vor. Sie klagte außerdem über Müdigkeit und Gewichtszunahme über mehrere Jahre. Während der Untersuchungen verstarb sie Monate später an einer nicht verwandten Herz-Kreislauf-Erkrankung.
Pathologie
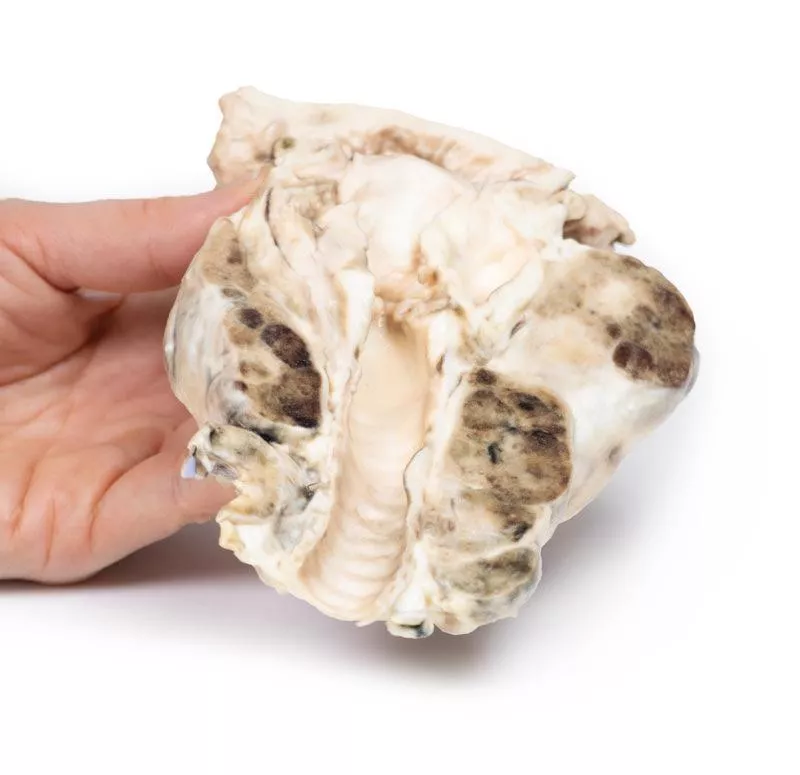
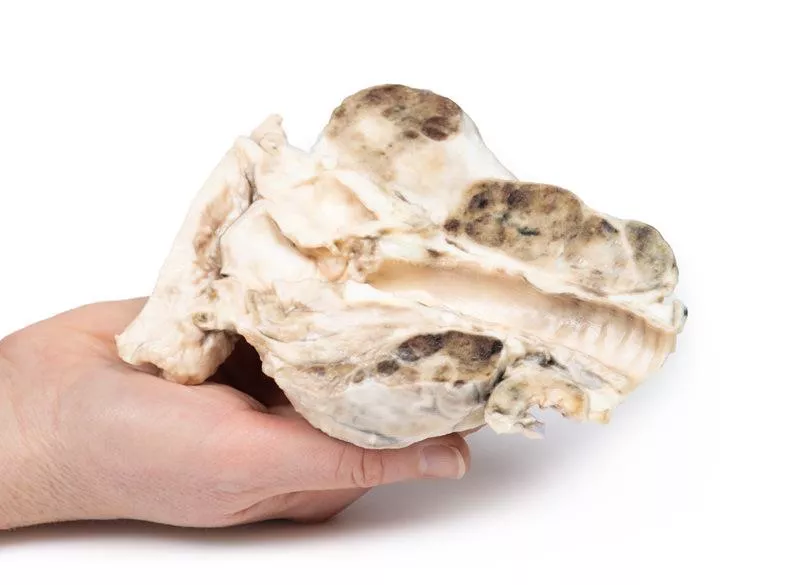
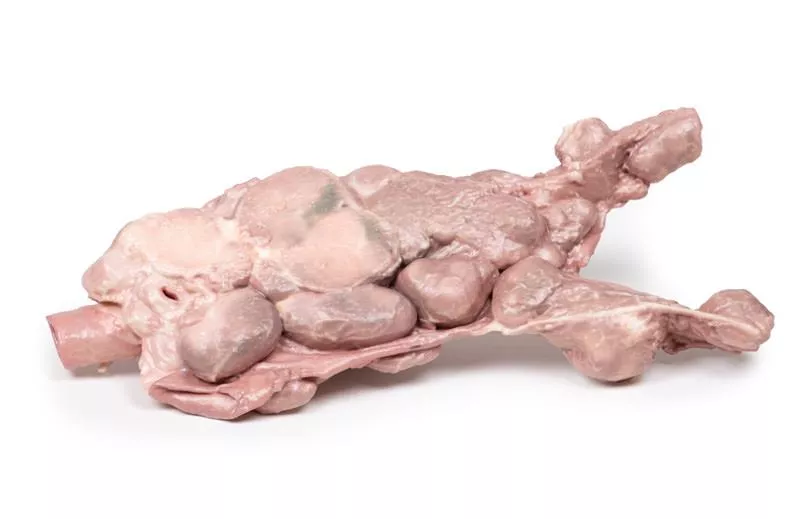
Das Post-mortem-Präparat umfasst die Zungenbasis, den Kehlkopf und die Luftröhre. Die Schilddrüse ist deutlich vergrößert, besonders der rechte Lappen, der seine normalen Grenzen überschreitet. Die Schnittflächen zeigen mehrere hyper- und hypopigmentierte Knoten sowie zystische Bereiche in beiden Lappen. Zungenbasis, Kehlkopf und Luftröhre erscheinen normal.
Weitere Informationen
Knotige Struma wird meist als Schwellung am Hals bemerkt. Je nach Größe und Lage können Druckbeschwerden wie Atemnot, Schluckbeschwerden, Husten oder Heiserkeit auftreten. Selten kommt es zur Lähmung des Nervus recurrens. Plötzliche Größenzunahme oder Schmerz kann durch Zystenbildung oder Blutungen in Knoten entstehen.
Ursachen sind Autoimmunerkrankungen (Hashimoto, Morbus Basedow), Schilddrüsenknoten und Jodmangel. Struma entsteht durch eine verminderte Schilddrüsenhormonsynthese, meist wegen biosynthetischer Defekte oder Jodmangels, was zu erhöhter TSH-Stimulation und Schilddrüsenwachstum führt. Bei Hashimoto bewirken erhöhte TSH-Werte und Fibrose eine Vergrößerung, bei Morbus Basedow stimulieren TSH-Rezeptor-Antikörper die Struma.
Eine 53-jährige Frau stellte sich mit einem auffälligen Halsknoten und anhaltendem Husten vor. Sie klagte außerdem über Müdigkeit und Gewichtszunahme über mehrere Jahre. Während der Untersuchungen verstarb sie Monate später an einer nicht verwandten Herz-Kreislauf-Erkrankung.
Pathologie
Das Post-mortem-Präparat umfasst die Zungenbasis, den Kehlkopf und die Luftröhre. Die Schilddrüse ist deutlich vergrößert, besonders der rechte Lappen, der seine normalen Grenzen überschreitet. Die Schnittflächen zeigen mehrere hyper- und hypopigmentierte Knoten sowie zystische Bereiche in beiden Lappen. Zungenbasis, Kehlkopf und Luftröhre erscheinen normal.
Weitere Informationen
Knotige Struma wird meist als Schwellung am Hals bemerkt. Je nach Größe und Lage können Druckbeschwerden wie Atemnot, Schluckbeschwerden, Husten oder Heiserkeit auftreten. Selten kommt es zur Lähmung des Nervus recurrens. Plötzliche Größenzunahme oder Schmerz kann durch Zystenbildung oder Blutungen in Knoten entstehen.
Ursachen sind Autoimmunerkrankungen (Hashimoto, Morbus Basedow), Schilddrüsenknoten und Jodmangel. Struma entsteht durch eine verminderte Schilddrüsenhormonsynthese, meist wegen biosynthetischer Defekte oder Jodmangels, was zu erhöhter TSH-Stimulation und Schilddrüsenwachstum führt. Bei Hashimoto bewirken erhöhte TSH-Werte und Fibrose eine Vergrößerung, bei Morbus Basedow stimulieren TSH-Rezeptor-Antikörper die Struma.
Erler-Zimmer
Erler-Zimmer Medical GmbH
Hauptstrasse 27
77886 Lauf
Germany
info@erler-zimmer.de
Achtung! Medizinisches Ausbildungsmaterial, kein Spielzeug. Nicht geeignet für Personen unter 14 Jahren.
Attention! Medical training material, not a toy. Not suitable for persons under 14 years of age.