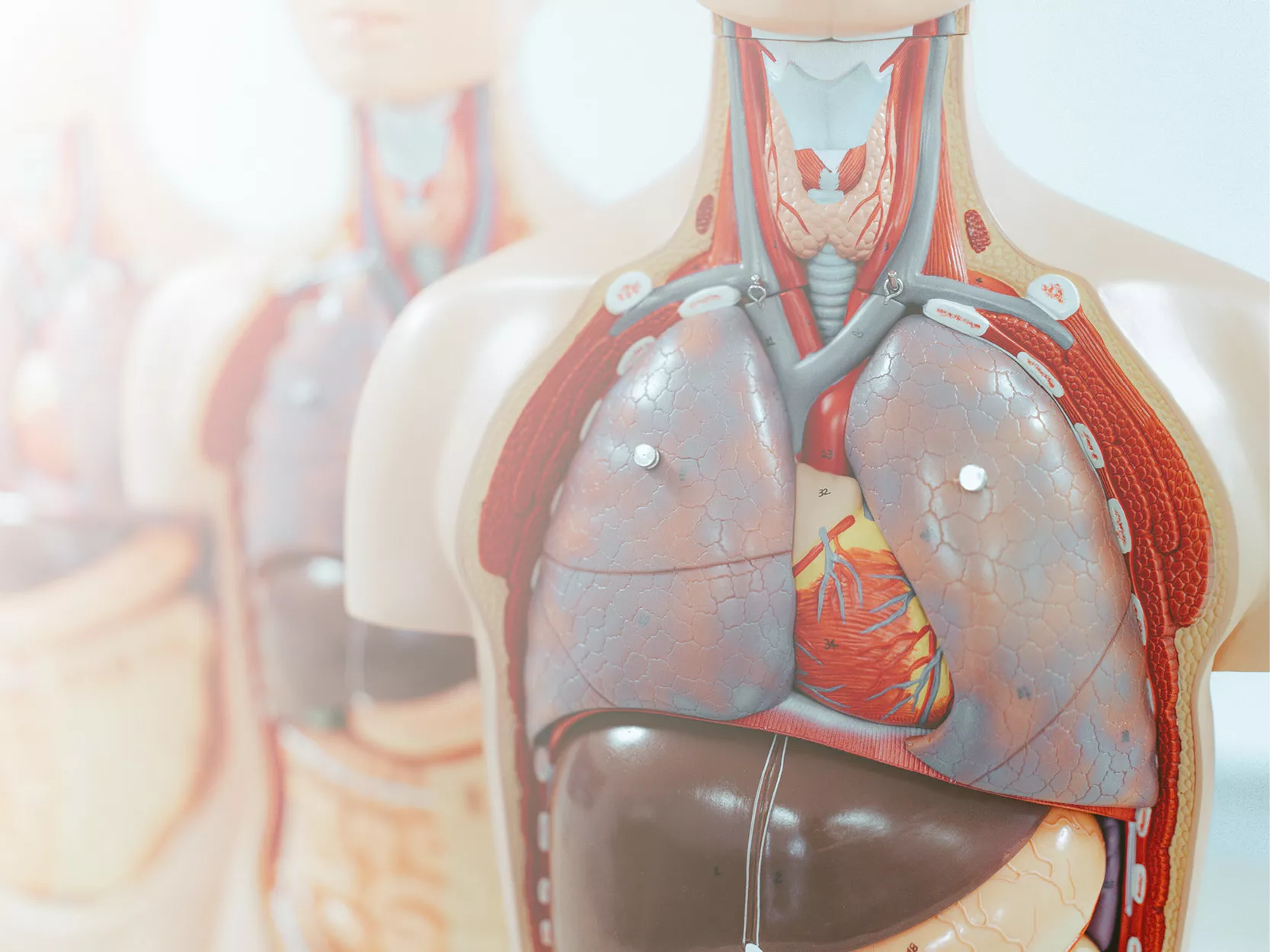
Pathologie der Atemwege
16
Produkte
Sortierung:
Metastatic carcinoma
Klinische Vorgeschichte Diese 47-jährige Frau wurde im Endstadium einer Karzinomatose aufgenommen. Bei der Untersuchung tastete man eine harte Leber und eine rechtsseitige Beckenmasse. Sie hatte über Monate allgemeine Krankheitssymptome und suchte erst spät medizinische Hilfe auf. Die Einweisung erfolgte zur palliativen Behandlung; kurz darauf verstarb sie.Pathologie Das Präparat zeigt einen längs aufgeschnittenen linken Lungenflügel mit zahlreichen hellen Tumorknoten unterschiedlicher Größe, die über das Lungengewebe verstreut sind. In der Nähe des Hilus sind einige Knoten konfluierend. Die hilären Lymphknoten enthalten Tumorgewebe, und unter der verdickten Pleura sind weitere Knoten sichtbar. Histologisch handelte es sich um metastasierende Adenokarzinome. Bei der Obduktion wurde ein Ovarialkarzinom als Primärtumor festgestellt, mit Metastasen in Lunge, Herz, Leber und Perikard. Weitere Informationen Metastasen in der Lunge sind häufiger als primäre Lungenkarzinome. Bösartige Tumoren aus verschiedenen Körperregionen können in die Lunge streuen. Sarkome verbreiten sich meist über die Blutbahn, Karzinome über die Blutbahn, Lymphbahnen oder beides.
Carcinoma of Larynx
Klinische Vorgeschichte Ein 47-jähriger Mann klagte über Heiserkeit und Schmerzen beim Schlucken seit 13 Monaten im Bereich des Schildknorpels. Er hatte eine ausgeprägte Rauchvorgeschichte. Es wurde ein Kehlkopftumor diagnostiziert. Nach einer Strahlentherapie folgte eine Laryngektomie. Sechs Monate später wurden Lungenmetastasen festgestellt, woraufhin der Patient verstarb.Pathologie Das Präparat zeigt den Kehlkopf in hinterer Ansicht. Ein ulzerierender Tumor deformiert die rechte Stimmlippe, mit begleitender Schleimhautreizung. Histologisch handelte es sich um ein gut differenziertes Plattenepithelkarzinom. Weitere InformationenÜber 95?% der Larynxkarzinome sind Plattenepithelkarzinome. Diese entstehen meist an den Stimmbändern, können aber auch in der Epiglottis, den aryepiglottischen Falten oder den Recessus piriformes auftreten. Das Karzinom entwickelt sich häufig aus einem in-situ-Stadium und wird bei weiterer Belastung durch Rauchen oder Alkohol invasiv. Weitere Risikofaktoren sind HPV, Asbest und Strahlung. Männer sind häufiger betroffen, meist im sechsten Lebensjahrzehnt.Das Karzinom kann lokal wachsen, sich in zervikale Lymphknoten oder hämatogen – häufig in die Lunge – ausbreiten. Symptome sind Heiserkeit, Schluckstörungen, Schmerzen beim Schlucken, Globusgefühl und Husten. Selten treten Bluthusten, Atemnot oder Mundgeruch auf.Je nach Krankheitsstadium erfolgt die Behandlung mit lasergestützter Chirurgie, Mikrochirurgie oder Bestrahlung. In fortgeschrittenen Fällen kommen Laryngektomie, Strahlen- und Chemotherapie zum Einsatz. Rauch- und Alkoholverzicht ist in allen Stadien empfehlenswert.
Metastatic Tumour in Lung from Primary Testicular Cancer
Klinische VorgeschichteEin 37-jähriger Mann klagte über 1 Monat Lethargie, Husten und Gewichtsverlust. Er hatte vor 18 Monaten eine Orchiektomie wegen eines Hodentumors und erhielt 12 Monate später eine Halsbestrahlung wegen Metastasen. Bei Aufnahme entwickelte er akute Dyspnoe und Hypoxie und verstarb.Pathologie Die rechte Lunge zeigt multiple Tumorknoten (5–30 mm), teils entlang der Bronchien und Pleura wachsend. Die Knoten haben helle und dunkelbraune Areale mit Nekrose und Blutungen – typisch für pulmonale Metastasen eines gemischten Keimzelltumors, wahrscheinlich ein Chorionkarzinom im malignen Teratom. Weitere InformationenKeimzelltumoren des Hodens (GCT) sind die häufigsten Tumoren bei Männern, meist um das 30. Lebensjahr diagnostiziert. Risikofaktoren sind Kryptorchismus und familiäre Belastung. GCTs werden in seminomatöse und nicht-seminomatöse Typen eingeteilt, über ein Drittel sind Mischformen mit Seminomen, Teratomen, embryonalem Karzinom, Dottersacktumor und Chorionkarzinom. Chorionkarzinome produzieren erhöhte AFP- und beta-hCG-Werte. Metastasen breiten sich zunächst zu retroperitonealen Lymphknoten aus, später zu mediastinalen, supraklavikulären Knoten, Lunge, Leber, Gehirn und Knochen. Symptome sind schmerzlose Hodenschwellung, Hämatospermie, Husten, Atemnot und Hämoptysen. Therapie besteht meist aus Orchiektomie, Chemotherapie und ggf. Strahlentherapie, mit >95% Heilungsrate im Frühstadium.
Bronchopneumonia
Klinische Vorgeschichte Für dieses Präparat liegt keine klinische Vorgeschichte vor.Pathologie Der parasagittale Schnitt der linken Lunge zeigt fleckige Konsolidierungen und Verfärbungen, vor allem im Oberlappen, dessen Pleuraoberfläche deutlich betroffen ist. Die Veränderungen konzentrieren sich um erweiterte Bronchiolen und deuten auf Stauung und Hyperämie hin. Weitere Informationen Bronchopneumonie ist eine Form der Lungenentzündung mit entzündlichem Exsudat in den Alveolen, was zu fokaler Verfestigung führt. Die betroffenen Areale zeigen rote Hepatisation durch Gefäßstauung, neutrophile Granulozyten, Erythrozyten und Fibrin.Sie betrifft vor allem die Bronchien und angrenzende Lungenläppchen. In der Praxis überlappen sich die Muster häufig mit der Lobärpneumonie. Bronchopneumonie kann sich zu einer lobären Pneumonie ausweiten und wird meist durch bakterielle Infektionen verursacht. Häufig tritt sie als nosokomiale Pneumonie auf.
Right lung miliary tuberculosis
Klinische VorgeschichteEin 74-jähriger Mann klagte über zunehmende Atemnot, Hämoptysen, 20 kg Gewichtsverlust, Nachtschweiß und chronischen Husten. Er kam aus einem Tuberkulose-Endemiegebiet. Die Untersuchung zeigte Hypoxie, Tachypnoe, beidseitige Knistern und einen dumpfen linken Lungengrund. Der Quantiferon-Test war positiv. Das Röntgen zeigte beidseitige Noduli und eine Pneumonie im linken Unterlappen. Er starb bald an Atemversagen.PathologieDie rechte Lunge zeigte zahlreiche kleine, blassgelbe Tuberkel in Parenchym und subpleural—typisch für miliare Tuberkulose. Die Bronchien waren leicht erweitert. Weitere InformationenTuberkulose (TB) ist eine chronische Infektion durch Mycobacterium tuberculosis, übertragen durch Tröpfchen. Risikofaktoren sind Endemiegebiete, Immunsuppression, Lungenerkrankungen, Alkoholismus und Mangelernährung.90 % entwickeln eine latente TB, die reaktivieren kann. 10 % erkranken an primärer aktiver TB.Sekundäre TB ist die Reaktivierung mit Husten, Hämoptysen, Fieber, Nachtschweiß und Gewichtsverlust.Miliare TB entsteht durch hämatogene Streuung in Lunge und andere Organe.Die Immunantwort erfolgt über TH1-Zellen und Makrophagen, die Granulome mit Fall-Käseschmor necrose bilden. Die Erkrankung heilt oft mit Fibrose oder schreitet voran mit Kavitation und Hämoptysen.Diagnose erfolgt durch Anamnese, Röntgen, Sputumkulturen, Mantoux und Interferon-Gamma-Test. Therapie ist eine langfristige Kombination aus Antibiotika.
Lobar pneumonia - Grey Hepatisation Phase
Klinische VorgeschichteFür dieses Präparat liegt keine klinische Vorgeschichte vor.PathologieDas Präparat zeigt einen parasagittalen Schnitt des rechten Lungenflügels. Die Grenze zwischen dem oberen und unteren Lappen ist deutlich erkennbar. Der gesamte obere Lappen ist gestaut und blassgrau verfärbt. Weitere InformationenEs handelt sich um ein Stadium der Lappenpneumonie, das als graue Hepatisation oder späte Konsolidierung bekannt ist. Dieser Zustand tritt etwa 2 bis 3 Tage nach der roten Hepatisation auf und dauert in der Regel 4 bis 8 Tage.Die Lunge erscheint grau und fest, mit einer leberähnlichen Konsistenz. Ursache ist ein fibrinopurulentes Exsudat, der Zerfall roter Blutkörperchen und die Bildung von Hämosiderin. Makrophagen treten vermehrt im Gewebe auf und beseitigen Zellreste sowie akute Entzündungen. Wenn sie rote Blutkörperchen aufnehmen, enthalten sie Eisen und werden als Siderophagen bezeichnet.Ab dem achten Tag beginnt die Rückbildung des Entzündungsprozesses. Die enzymatische Aktivität setzt zentral ein, verflüssigt die fibrinösen Bestandteile und stellt die Belüftung der Lunge schrittweise wieder her.Zu den häufigsten Erregern der Lappenpneumonie gehören Streptococcus pneumoniae (Pneumokokken), Haemophilus influenzae und Moraxella catarrhalis. Weitere mögliche Erreger sind Legionella pneumophila, Klebsiella pneumoniae sowie Mycobacterium tuberculosis, insbesondere bei unbehandelter Tuberkulose.Im Röntgenbild zeigt sich ein gesamter Lappen verschattet, was typisch für eine Lappenpneumonie ist.
Lung—Cystic Fibrosis
Klinische VorgeschichteEin 6-jähriges Mädchen wurde mit Husten, Atemnot und Fieber eingeliefert. Sie verschlechterte sich rasch und verstarb kurz nach der Aufnahme. Es bestand eine Vorgeschichte mit rezidivierenden Pneumonien und Mekoniumileus. Die Diagnose lautete zystische Fibrose (CF). Auch ihre Schwester war mit drei Jahren daran gestorben.PathologieDie Lunge zeigt ausgeprägte, bronchial betonte Veränderungen. Viele Bronchien sind erweitert (Bronchiektasen) und mit dickem, gelbem Eiter gefüllt. Im Oberlappen findet sich ein wabenartiger Bezirk, im Unterlappen mehrere Abszesse, Fibrose und Konsolidierung. Nur wenig normales Lungengewebe ist erhalten. Diese Befunde sind typisch für CF. Weitere InformationenZystische Fibrose ist eine vererbte Erkrankung durch Mutationen im CFTR-Gen (Chromosom 7), die zu gestörtem Chloridtransport führen. Dadurch entstehen zähe, wasserarme Sekrete, die Organe wie Lunge, Bauchspeicheldrüse und Darm verstopfen.In der Lunge führt dies zu Infektionen, Bronchiektasen und chronischer Schädigung. Häufige Erreger sind Staphylococcus aureus, Haemophilus influenzae und Pseudomonas. Lungenerkrankungen sind die häufigste Todesursache. Die Lebenserwartung liegt heute bei etwa 40–50 Jahren.CF betrifft 1 von 3000 Neugeborenen und wird autosomal-rezessiv vererbt. Am häufigsten tritt sie bei hellhäutigen Menschen auf, von denen etwa 1 von 20 Träger ist. Die Diagnose erfolgt meist durch Neugeborenen-Screening und wird mit einem Schweißtest (>60 mmol/L Chlorid) bestätigt.
Lung—Multiple Secondary Carcinoma Deposits in The Lung and Pleura
Klinische VorgeschichteEine 47-jährige Frau wurde mit fortgeschrittener Karzinomatose aufgenommen. Eine verhärtete Leber und eine Tumormasse im rechten Becken waren tastbar. Sie hatte seit Monaten Allgemeinsymptome, suchte jedoch erst spät medizinische Hilfe. Sie wurde palliativ betreut und verstarb kurz nach der Aufnahme.PathologieIn der linken Lunge finden sich mehrere blasse Tumorknoten unterschiedlicher Größe, verteilt im gesamten Lungengewebe. Am Hilus sind einige Knoten konfluierend, und auch die Hiluslymphknoten sind tumorös verändert. Unter der verdickten Pleura auf verschiedenen Flächen befinden sich Metastasen von 2 mm bis 2 cm. Histologisch handelt es sich um metastasierendes Adenokarzinom. Die Obduktion ergab ein primäres Ovarialkarzinom mit Metastasen in Lunge, Leber, Herz und Perikard. Weitere InformationenLungenmetastasen treten häufiger auf als primäre Lungenkarzinome. Aufgrund der starken Durchblutung und lymphatischen Drainage der Lunge metastasieren viele Tumore dorthin. Sarkome breiten sich meist hämatogen aus, Karzinome sowohl über Blut- als auch Lymphwege.
Carcinoma of Larynx
Klinische Vorgeschichte Ein 74-jähriger Mann stellte sich mit Schluckbeschwerden, Heiserkeit und Gewichtsverlust vor. Er hatte langjährigen Alkohol- und Nikotinkonsum. Ein Larynxkarzinom wurde diagnostiziert und bestrahlt. Nach Rezidiv verstarb er 9 Monate nach Erstvorstellung.Pathologie Das Präparat zeigt Zunge, Rachen, Kehlkopf, Speiseröhre und Luftröhre. Ein 5 x 4 x 2 cm großer Tumor breitet sich vom Kehlkopf auf beide Stimmbänder, die linke aryepiglottische Falte und die Recessus piriformes aus, mit nekrotischer Oberfläche. Weitere InformationenÜber 95 % der Larynxkarzinome sind Plattenepithelkarzinome. Rauchen und Alkohol sind die Hauptursachen, HPV, Asbest und Bestrahlung gelten als zusätzliche Risikofaktoren. Symptome: Heiserkeit, Schluckbeschwerden, Schmerzen.Frühstadien können larynxerhaltend behandelt werden (z.?B. Laser, Bestrahlung), fortgeschrittene Stadien benötigen meist Laryngektomie und/oder Chemotherapie. HPV-positive Tumoren haben eine bessere Prognose. HPV-Impfungen senken das Erkrankungsrisiko.
Carcinoma of Pyriform Fossa
Klinische Vorgeschichte Ein 60-jähriger Mann stellte sich mit Globusgefühl und Heiserkeit seit 6 Wochen vor. Bei der Untersuchung zeigten sich vergrößerte Halslymphknoten. Ein Kehlkopftumor wurde diagnostiziert. Nach Laryngektomie und Lymphknotendissektion erholte sich der Patient vollständig.Pathologie Das Präparat zeigt den Kehlkopf von hinten. Der Tumor ist unregelmäßig, exophytisch wachsend und entspringt aus der linken Recessus piriformis. Umgebende Gewebe sind verzerrt und ödematös. Histologisch handelt es sich um ein Plattenepithelkarzinom. Weitere InformationenÜber 95?% der Larynxkarzinome sind Plattenepithelkarzinome. Sie entstehen meist an den Stimmbändern, im Bereich der Epiglottis, aryepiglottischen Falten oder in den Recessus piriformes. Risikofaktoren sind Rauchen, Alkoholkonsum, HPV, Asbest und Strahlung. Meist sind Männer betroffen, häufig im 6. Lebensjahrzehnt.Die Erkrankung kann lokal invasiv wachsen oder sich lymphogen oder hämatogen, z.?B. in Halslymphknoten oder Lunge, ausbreiten. Typische Symptome sind Heiserkeit, Schluckbeschwerden, Globusgefühl und Husten. Selten treten Hämoptysen oder Atemnot auf.Frühstadien werden oft mit Laser, Mikrochirurgie oder Bestrahlung behandelt. Fortgeschrittene Stadien erfordern Laryngektomie und/oder Chemotherapie. HPV-positive Tumoren haben eine bessere Prognose. Impfprogramme zielen darauf ab, HPV-bedingte Kopf-Hals-Tumoren zu verhindern.
Inhaled Foreign Body—trachea
Klinische VorgeschichteEin 57-jähriger Mann klagte über 3 Wochen Husten und pleuritische Schmerzen linksseitig. Das Röntgen zeigte Zusammenfall des linken Oberlappens mit großem pleuralem Erguss links. Bei der Pleurodese wurde eitrige Flüssigkeit entnommen. Trotz Drainage und Antibiotika verstarb er.Pathologie Die Probe zeigt die untere Luftröhre und Hauptbronchien mit aufgeschnittener linker Oberlappenbronchie. Dort war ein eingeklemmter Fremdkörper – eine eingeatmete Kaninchenwirbelsäule. Die Blockade führte zum Kollaps des Oberlappens, zur Pneumonie und fibrinösem Belag der Pleura. Es handelt sich um eine Fremdkörperaspiration mit Kollaps, Pneumonie und Empyem des linken Oberlappens. Weitere InformationenFremdkörperaspiration (FBA) führt zur teilweisen oder vollständigen Verlegung der Atemwege und kann lebensbedrohlich sein, besonders bei Kindern unter 1 Jahr und Senioren über 75. Risikofaktoren bei Erwachsenen sind Bewusstseinsminderung, Intoxikation, Narkose, Medikamente, Schlaganfall und neurologische Erkrankungen wie Alzheimer oder Parkinson. Häufig aspirierte Gegenstände sind anorganische Objekte (Nägel, Stecknadeln) und organische Materialien (Knochen, unzureichend gekautes Fleisch). Symptome variieren von plötzlichem Erstickungsanfall bis zu chronischem Husten, Atemnot, Fieber, Brustschmerz und Hämoptysen. Ein distal entstandener Kollaps kann Infektionen auslösen. Die Behandlung erfolgt durch Bronchoskopie oder Not-Tracheotomie.
Fibrocaseous Tuberculosis
Klinische VorgeschichteEin 89-jähriger Mann hatte massive Hämoptysen. Er litt an Diabetes und war durch Steroide immunsupprimiert. Symptome waren langer Husten, Hämoptysen, Fieber und Gewichtsverlust. Er war kachektisch und hypoxisch. Röntgen zeigte mehrere kavitäre Läsionen links. Nach einer weiteren Hämoptyse verstarb er.Pathologie Der Oberlappen der linken Lunge war fast vollständig durch große nekrotische Kavernen mit Fibrose und Blutungen ersetzt. Der Unterlappen zeigte kleinere verkäsende Herde mit Narben. Die Pleura war verdickt. Diagnose: fibroverkäsende Tuberkulose mit Kavitation. Weitere InformationenTuberkulose (TB) ist eine chronische Infektion durch Mycobacterium tuberculosis, übertragen durch Einatmen. Risikofaktoren sind Immunsuppression, Diabetes, Lungenerkrankungen, Alkoholismus und Mangelernährung. 90 % entwickeln eine latente TB, die sich als sekundäre TB mit Husten, Hämoptysen, Fieber, Nachtschweiß und Gewichtsverlust reaktivieren kann. TB führt zu Granulomen mit verkäsender Nekrose. Fortschreitende TB verursacht Kavernenbildung und Hämoptysen. Diagnose durch Anamnese, Röntgen, Sputum und Tests. Behandlung ist langwierig mit mehreren Antibiotika.
Lobar pneumonia
Klinische Vorgeschichte Für dieses Präparat liegt keine klinische Vorgeschichte vor.Pathologie Es handelt sich um einen parasagittalen Schnitt der rechten Lunge, in dem die Grenzen zwischen den drei Lappen sichtbar sind. Der obere und mittlere Lappen sind deutlich gestaut und hyperämisch, was ihre dunklere Färbung erklärt. In der linken Lunge finden sich kleinere Herde ähnlicher Veränderungen. Weitere InformationenLobärpneumonie ist eine Form der Lungenentzündung mit entzündlichem Exsudat in den Alveolen, das zur Konsolidierung großer, zusammenhängender Lungenbereiche führt. Typisch ist eine rote Hepatisation infolge von Gefäßstauung, dem Austritt von Erythrozyten und der Einlagerung von neutrophilen Granulozyten und Fibrin. Dadurch erscheint das Gewebe fest und leberartig.Häufige Erreger sind Streptococcus pneumoniae, Haemophilus influenzae, Moraxella catarrhalis, sowie gelegentlich Mycobacterium tuberculosis, Klebsiella pneumoniae oder Legionella pneumophila. Die Infektion tritt meist als ambulant erworbene Pneumonie auf, kann aber auch nosokomial oder bei immunsupprimierten Patienten vorkommen.Im Röntgenbild erscheint der betroffene Lappen verschattet (radiopak) und ohne sichtbare Luft – ein typisches Zeichen für eine Lobärpneumonie.
Tracheoesophageal Fistula and Oesophagus Atresia
Klinische Vorgeschichte Eine 32-jährige Frau kam in vorzeitiger Wehentätigkeit in der 25. Schwangerschaftswoche ins Krankenhaus. Das Kind wies Polydaktylie, einen imperforierten Anus, vermehrten Speichelfluss sowie ein lautes pansystolisches Herzgeräusch auf. Zudem wurde eine einzelne Nabelarterie festgestellt. Das Neugeborene hatte Schluckprobleme und Atemnot und verstarb nach zwei Tagen an einer Aspirationspneumonie.Pathologie Das Präparat umfasst Zunge, Kehlkopf, Trachea, Bronchien, beide Lungen und die Speiseröhre. Sichtbar ist eine Typ-C-Tracheoösophageale Fistel knapp oberhalb der Bifurkation, die den unteren Ösophagus mit der Trachea verbindet. Eine mögliche Ösophagusatresie ist schwer zu beurteilen. Weitere Informationen Tracheoösophageale Fisteln (TEF) treten bei etwa 1 von 4000 Neugeborenen auf. Typ C (Ösophagusatresie mit distaler Fistel) ist mit 86?% am häufigsten. Ursache ist eine fehlerhafte Trennung des Vorderdarms in Speise- und Luftröhre. Häufig sind Syndrome wie VACTERL oder CHARGE beteiligt. Pränatal können Polyhydramnion und ein nicht sichtbarer Magen auffallen. Nach der Geburt zeigen sich vermehrter Speichelfluss, Atemnot, Fütterungsschwierigkeiten und Würgen. Die Diagnose erfolgt über Magensonden-Test und Bildgebung. Die operative Korrektur ist meist erfolgreich, die Prognose hängt jedoch von Begleitfehlbildungen und der Frühgeburtlichkeit ab.
Trachea—Hodgkin Lymphoma
Klinische VorgeschichteEin 45-jähriger Mann stellte sich mit einer wachsenden Schwellung in der linken Supraklavikularregion vor – Diagnose: Hodgkin-Lymphom (HL). Zehn Monate später wurde er mit Schmerzen und Schwellung erneut aufgenommen. Trotz Radiotherapie und Thiotepa-Chemotherapie verschlechterte sich sein Zustand. Eine Passageuntersuchung zeigte eine Duodenalobstruktion durch Lymphknotenkompression. Zwei Wochen später verstarb er.PathologieDer 3D-Druck zeigt die Bifurkation der Trachea mit vergrößerten, verklebten paratrachealen und peribronchialen Lymphknoten. Nekrotische Areale sind innerhalb der Knoten sichtbar. Die Aorta ist im Querschnitt dargestellt, mit Abzweigungen und schwer erkennbarer Atheromablagerung. Weitere InformationenHodgkin-Lymphom ist ein Lymphozytenkrebs mit Reed-Sternberg-Zellen und gestörter NF-?B-Signalgebung. Es gibt fünf Subtypen. Risikofaktoren sind EBV, Immunsuppression und familiäre Vorbelastung. Typisch sind schmerzlose Lymphknotenschwellungen, Gewichtsverlust, Fieber und Nachtschweiß. Die Diagnose erfolgt durch Bildgebung und Biopsien. Dank moderner Therapien liegt die Heilungschance im Frühstadium bei rund 90?%.
Lung - Staphylococcus aureus Abscesses
Klinische VorgeschichteEine 55-jährige Frau stellte sich mit starker Atemnot, produktiver Husten und Mundsoor vor. Aufgrund einer Behandlung mit Steroiden und Cyclophosphamid bei rheumatoider Arthritis war sie immunsupprimiert. Der Auswurf ergab Staphylococcus aureus. Trotz Therapie verstarb sie kurz nach der Aufnahme.PathologieDie rechte Lunge zeigt mehrere Abszesshöhlen, die größte (4 × 3 cm) im Unterlappen, eine weitere (3 × 2 cm) im Oberlappen, umgeben von Konsolidierung. Weitere kleine Abszesse und fleckige Verdichtungen im Mittellappen sind sichtbar. Zahlreiche Bronchien sind mit Eiter verstopft. Der Erreger war Staph. aureus. Weitere InformationenStaphylococcus aureus ist ein grampositives Bakterium, das oft auf Haut und Schleimhäuten vorkommt. Es kann jedoch opportunistische Infektionen verursachen – darunter Lungenentzündungen und Endokarditis. Es ist ein häufiger Erreger von nosokomialer Pneumonie nach Intubation sowie sekundärer bakterieller Pneumonie nach Virusinfekten.MRSA-Infektionen nehmen in Kliniken zu. IV-Drogenkonsumenten sind besonders gefährdet für metastatische Infektionen. Staph-Pneumonie verläuft oft schwer mit Abszessbildung und Empyem.Sie sollte bei Risikopatienten mit rascher Verschlechterung, Hämoptysen, multilobärer Beteiligung oder Koagulopathie in Betracht gezogen werden. Erstlinien-Therapie ist Flucloxacillin, bei Resistenzen (z.?B. MRSA) kommen Vancomycin oder Linezolid zum Einsatz.
Menschliche Körperrepliken, um die Lehre zu verbessern!
Die bahnbrechende Anatomie Serie von Erler- Zimmer beinhaltet eine einzigartige und unerreichte Sammlung von kolorierten menschlichen Körperrepliken welche speziell entworfen wurden, um die Lehre und das Lernen zu verbessern. Diese Premiumkollektion von höchst akkurater humaner Anatomie wurde direkt aus radiologischen Daten oder echten Präparaten mit neuesten Bildgebenden Verfahren erzeugt. Die 3D menschliche Anatomie Serie bietet einen kosteneffektiven Weg, um Ihrem speziellen Unterrichts- und Demonstrationsbedarf im gesamten curricularen Bereich der Medizin, Gesundheitswissenschaften und der Biologie gerecht zu werden. Eine detaillierte Beschreibung der Anatomie, welche in jedem 3D-gedruckten Präparat dargestellt wird, wir mitgeliefert. Welche Vorteile bietet die Monash 3D Anatomie Serie im Vergleich zu Plastikmodellen oder echten menschlichen Plastinaten?
Jede Körperreplik wurde sorgfältig entwickelt aus ausgewählten radiologischen Patientendaten oder präparierten menschlichen Körpern höchster Qualität, welche von einem hochqualifizierten Anatomenteam im Lehrzentrum für menschliche Anatomie der Monash Universität ausgewählt wurden, um klinisch wichtige Bereiche der Anatomie in einer Qualität und Detailtreue darzustellen, wie es mit konventionellen Modellen nicht möglich ist – es handelt sich um echte Anatomie, nicht um stilisierte.
Jede Körperreplik wurde strengstens überprüft vom hochqualifizierten Anatomenteam im Lehrzentrum für menschliche Anatomie der Monash Universität, um die anatomische Genauigkeit des Endprodukts zu gewährleisten. Die Körperrepliken sind kein echtes menschliches Gewebe und unterliegen deshalb keinen Einschränkungen beim Transport, Import oder der Verwendung in Bildungseinrichtungen, die keine Erlaubnis zur Verwendung von Leichen haben. Die
Die exklusive 3D Anatomie Serie vermeidet diese und andere ethische Probleme, welche auftreten, wenn man mit plastinierten menschlichen Überresten umgeht.