Pathologie des Gehirns
19
Produkte
Sortierung:
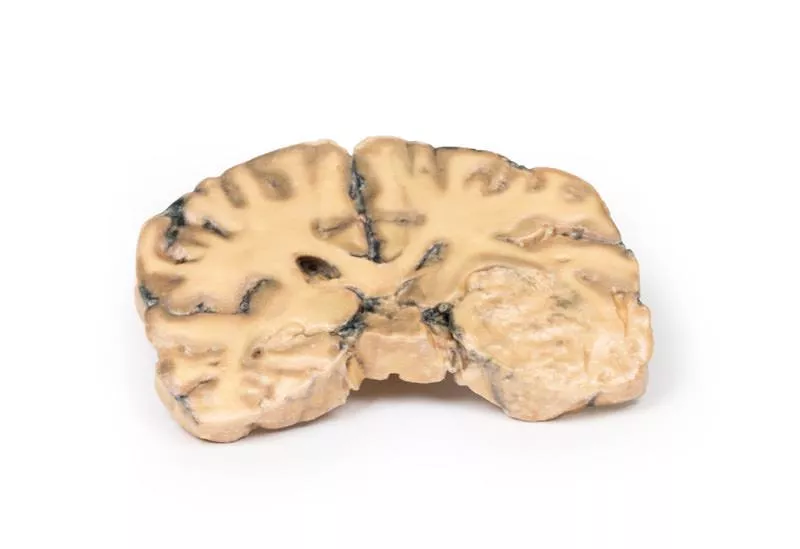
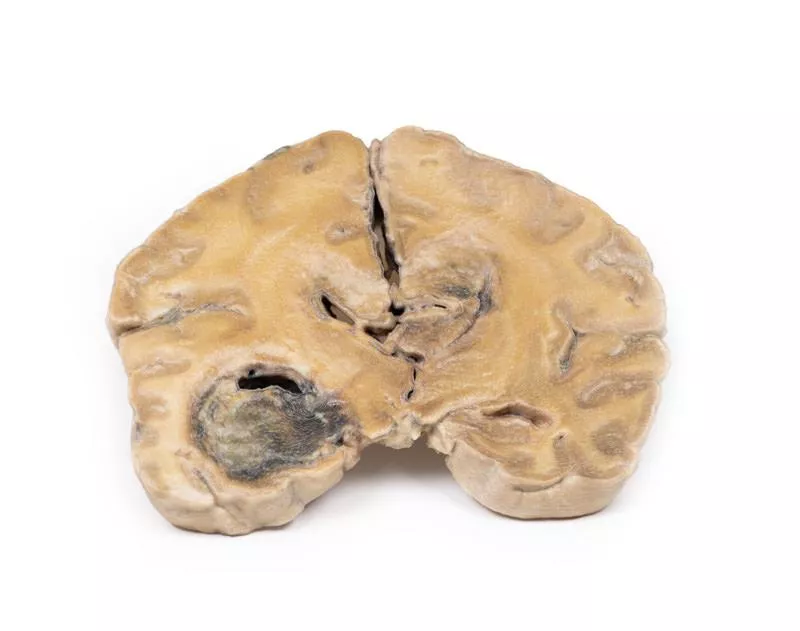
Cerebral Haemorrhage
Klinische VorgeschichteEine 56-jährige Frau wurde nach zwei Episoden schwerer Kopfschmerzen mit Bewusstseinsverlust aufgenommen. Die Untersuchung ergab systemische Hypertonie, Herzvergrößerung und rechtsseitige Hemiparese. Die Angiographie zeigte beidseitige Aneurysmen der mittleren Hirnarterie. Ihr Zustand verschlechterte sich rapide und sie verstarb kurz nach der Aufnahme.PathologieDie parasagittal geschnittene linke Gehirnhälfte zeigt eine große Hirnblutung, die den Parietal- und Frontallappen betrifft. Die Blutung und das damit verbundene Gerinnsel haben die äußere Kapsel und den Seitenventrikel erheblich verformt. Die Blutung ging von einem gerissenen Aneurysma der linken mittleren Hirnarterie aus.
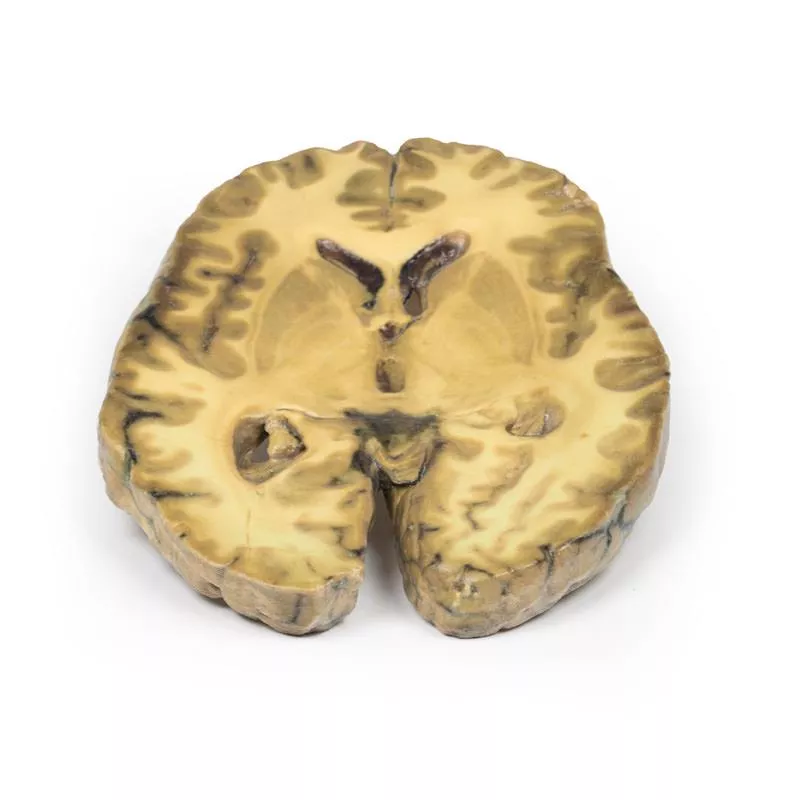
Intracerebral Haemorrhage
Klinische Vorgeschichte Ein 80-jähriger Mann verlor plötzlich das Bewusstsein. Bei der Untersuchung zeigten sich eine Blickparese nach rechts, eine linksseitige Hemiplegie und eine rechtsseitige Hemiparese.Pathologie Koronarschnitte auf Höhe der Mamillarkörper, mit Hirnstamm und vorderen Temporallappen, zeigen ein massives Hämatom, das das Gewebe in den linken Basalganglien und der Capsula interna ersetzt. Die Blutung rupturierte in den linken Seitenventrikel und dessen temporalen Horn, zerstörte die Wand und infiltrierte benachbartes Hirngewebe. Auch der rechte Seitenventrikel ist mit Blut gefüllt, besitzt jedoch intakte Wände. Das Hämatom wirkt raumfordernd, dehnt die linke Hemisphäre und verlagert die Mittellinie nach rechts. Eine erkennbare subfalkine Herniation des linken Gyrus cinguli unterhalb der Falx cerebri ist vorhanden. Weitere Informationen Diese Form der intrazerebralen Blutung entsteht meist durch systemische Hypertonie. Sie entsteht durch Ruptur eines Mikroaneurysmas von Ästen der Striatalarterien, die die Basalganglien versorgen.
Ruptured Berry Aneurysm
Klinische Vorgeschichte Fünf Tage vor der Aufnahme verspürte eine 38-jährige Frau plötzlich Schmerzen hinter dem rechten Auge, gefolgt von einer zunehmenden Schwäche im linken Bein. Bei der Untersuchung zeigte sie sich verwirrt und hypertensiv, mit linksseitiger Hemiparese, rechtsseitiger homonymer Hemianopsie sowie einer VI. Hirnnervenlähmung rechts. Es bestand Kloni an Knie und Sprunggelenk links und ein pathologischer Babinski-Reflex. Die Lumbalpunktion ergab einen erhöhten Druck und blutgetränkte Liquorflüssigkeit. Die Angiographie zeigte ein zerebrales Aneurysma, das operativ geklippt wurde. Am Tag nach der Operation verstarb die Patientin plötzlich.Pathologie Auf der basalen Hirnfläche zeigt sich ein 5 mm großes sakkuläres Aneurysma an der Verbindung der rechten A. carotis interna mit der A. communicans posterior, das rupturiert ist. Es liegt ein Subarachnoidalblutung im Bereich der Cisterna magna und auf der Unterseite des rechten Frontallappens vor. Auf der linken Seite befindet sich ein ähnliches, nicht rupturiertes Aneurysma. Der rechte Frontallappen wirkt weich und brüchig. Weitere Informationen Aneurysmen der A. communicans posterior sind die dritthäufigsten im Circulus arteriosus Willisii und können benachbarte Hirnnerven wie den VI. Hirnnerv komprimieren. Die Augenschmerzen lassen sich durch Reizung des Trigeminusnervs erklären. Das Sichtfelddefizit resultiert wahrscheinlich aus Druck auf das rechte Sehbahnsegment. Die neurologischen Symptome richten sich nach dem betroffenen Versorgungsgebiet der Hirnrinde.
Astrocytoma
Klinische VorgeschichteEine 73-jährige Frau wurde mit neu aufgetretener linksseitiger Hemiplegie stationär aufgenommen. In der Anamnese klagte sie über eine drei Monate bestehende Kombination aus Kopfschmerzen, Übelkeit und zunehmender Unsicherheit beim Gehen. Die CT zeigte einen inoperablen Hirntumor. Sie verstarb eine Woche nach Aufnahme.Pathologie Ein koronar geschnittenes Gehirn zeigt einen unscharf begrenzten Tumor im rechten Temporallappen, begleitet von hemisphereller Erweiterung und glätten der Windungen. Die Rückansicht offenbart eine subfalkine Herniation, und der Tumor weist Bereiche mit Nekrose und Blutung auf. Die Histologie bestätigen ein Astrozytom Grad III/IV. Weitere InformationenAls Teil der Gliome – der zweithäufigsten Hirntumorgruppe nach Meningeom – entstehen Astrozytome aus Astrozyten. Gestaffelt nach Grad: diffus (II), anaplastisch (III) bis Glioblastom (IV). Histologisch typisch: Gemistocyten mit eosinophiler Zytoplasma-Kontrastiert mit fibrillärem Hintergrund. Am häufigsten in den Hemisphären bei Patienten im Alter von 40–60 Jahren. Klinisch treten Anfälle, Kopfschmerzen, Übelkeit und neurologische Defizite auf. Ohne Therapie liegt das mittlere Überleben bei Grad III bei etwa 18 Monaten. Therapiert wird mit OP, Strahlentherapie, Chemotherapie oder sinnvoller Kombination.
Metastatic melanoma
Klinische VorgeschichteIn den 1970er Jahren stellte sich eine 31-jährige Frau mit starken Kopfschmerzen und Doppeltsehen vor, acht Monate nach der Entfernung eines invasiven pigmentierten Hautmelanoms am Hals. Bei der Erstuntersuchung wurden keine Auffälligkeiten festgestellt. Nach Entlassung wurde sie wegen anhaltendem Erbrechen erneut aufgenommen. Ihr Zustand verschlechterte sich rasch und sie verstarb kurz darauf.PathologieDas Hirnpräparat zeigt ausgedehnte Melanommetastasen. Auf der unteren Oberfläche finden sich zahlreiche dunkle Knoten von bis zu 1,5 cm Durchmesser. Auch auf der oberen Schnittfläche sind ähnliche Läsionen sichtbar, die ausschließlich in der grauen Substanz liegen. Die Tumorherde sind nicht kapsuliert, infiltrieren die Hirnrinde und zeigen Nekrosen und Einblutungen. Weitere InformationenEtwa 10 % aller Hirnmetastasen stammen von Melanomen. Risikofaktoren sind Alter über 60 Jahre, männliches Geschlecht, Krankheitsstadium sowie genetische Mutationen wie BRAF oder NRAS. Die meisten Metastasen sind supratentoriell lokalisiert und können sich mit Kopfschmerzen, neurologischen Ausfällen oder Krampfanfällen äußern. Spontane Blutungen sind möglich. Die Diagnose erfolgt mittels Bildgebung und Histologie. Behandelt wird häufig mit stereotaktischer Radiochirurgie, Radiotherapie sowie Immun- oder zielgerichteter Therapie, was die mittlere Überlebenszeit auf ca. 11 Monate erhöht hat.
Metastatic carcinoma in the brain
Klinische VorgeschichteDiese 51-jährige Frau hatte zwei Jahre vor ihrer Vorstellung eine Operation wegen eines Mammakarzinoms hinter sich. Sie klagte über linksseitige Ataxie, die seit zwei Wochen bestand. Zuvor war es zu einer Ohnmacht mit nachfolgender Schwäche der linken Seite gekommen. Die Untersuchung ergab eine spastische Parese links. Aufgrund des raschen Symptombeginns wurde zunächst eine vaskuläre Ursache vermutet. Nach Entlassung aus dem Krankenhaus wurde sie sechs Wochen später wegen linksseitiger Krampfanfälle erneut aufgenommen. Lumbalpunktion und Re-Untersuchung brachten keine klaren Ergebnisse. Das EEG zeigte eine rechts temporale Störung, und die Angiographie bestätigte eine raumfordernde Läsion im rechten Großhirn. Ihr Zustand verschlechterte sich kontinuierlich und führte schließlich zum Tod.PathologieDie horizontale Schnittfläche des Gehirns zeigt drei zystische Tumoren, hauptsächlich im rechten Parietallappen. Der größte misst 5 cm im Durchmesser, ein weiterer liegt nahe dem hinteren Rand des größten Tumors, und ein dritter befindet sich im linken Parietallappen. Die Tumoren betreffen vorwiegend die weiße Substanz und weisen eine zerklüftete, graue Wand auf. Der größte Tumor hatte in den rechten Seitenventrikel ulzeriert. Es lag eine subfalkine Herniation mit Verlagerung der Basalganglien und Kapsula interna vor. Die Histologie bestätigte ein metastasiertes Karzinom. Weitere Metastasen fanden sich in Leber und Knochen, was mit einem primären Mammakarzinom vereinbar ist.
Glioblastoma multiforme
Klinische VorgeschichteEin 56-jähriger Mann stellte sich nach einem generaliserten Krampfanfall vor, blieb bewusstlos und verstarb später. Die Anamnese ergab sechs Monate fortschreitende Verwirrung, Kurzzeitgedächtnisverlust und Persönlichkeitsveränderungen.PathologiePostmortale koronare Hirnschnitte zeigen einen 4 cm großen nekrotischen und hämorrhagischen Tumor, der vom unteren Frontallappen in den Seitenventrikel einwächst. Auf der Rückseite ist eine meningeale Ausbreitung sichtbar. Weitere InformationenGliome sind nach Meningeomen die zweithäufigsten Tumoren des Zentralnervensystems. Sie stammen von gliazellähnlichen Zellen wie Astrozyten, Oligodendrozyten oder Ependymzellen ab. Das Glioblastom multiforme (GBM), ein Grad-IV-Astrozytom, entwickelt sich aus Astrozyten und kann de novo oder aus niedriggradigen Tumoren entstehen. Histologisch zeigen GBMs Nekrose, umgeben von anaplastischen Zellen und hyperplastischen Blutgefäßen. Männer sind häufiger betroffen, meist im 6. Lebensjahrzehnt. Risikofaktoren sind Neurofibromatose Typ 1, Li-Fraumeni-Syndrom und frühere Hirnstrahlentherapie. Symptome richten sich nach Lokalisation und umfassen anhaltende Kopfschmerzen, Sehstörungen, Erbrechen, Appetitverlust, Stimmungsschwankungen, kognitive Verschlechterung, Krampfanfälle und Sprachstörungen. Diagnostik erfolgt mittels CT und MRT. Rund 50 % der GBMs befallen mehr als eine Hemisphäre und infiltrieren oft Ventrikel oder Hirnhäute, eine Ausbreitung ins Rückenmark ist selten. Metastasen außerhalb des ZNS sind ungewöhnlich. Das Tumorwachstum führt zu Hirnödem und erhöhtem Hirndruck. Diese aggressiven Tumoren haben unbehandelt eine Überlebenszeit von etwa 3 Monaten. Die Behandlung umfasst Operation, gefolgt von Strahlen- und Chemotherapie.
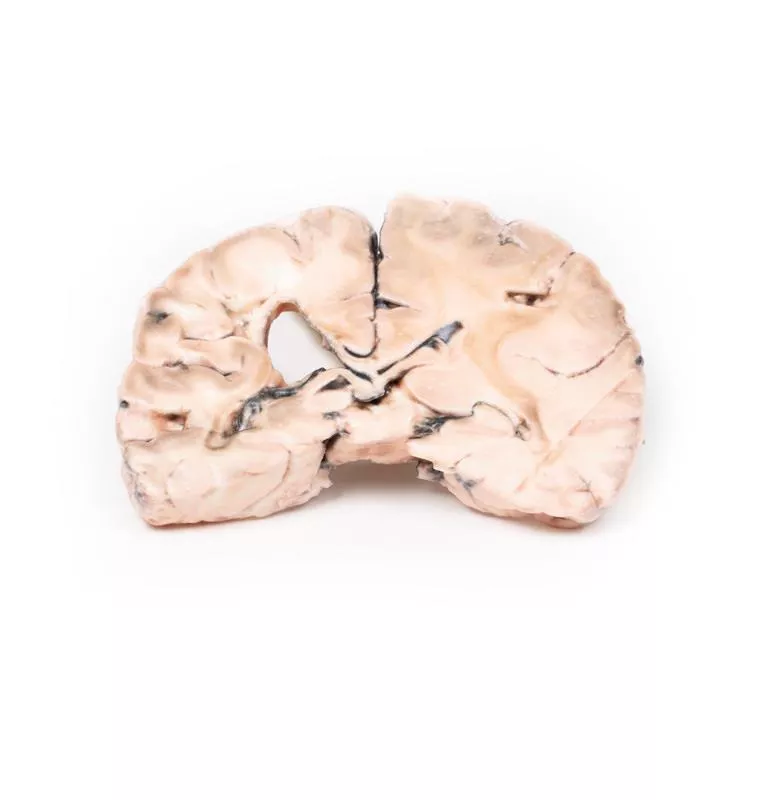
Left cerebral infarct
Klinische VorgeschichteDie Patientin war eine 51-jährige Frau, die zwei Jahre vor ihrem Tod einen Schlaganfall erlitten hatte, was zu einer linksseitigen Hemiplegie führte. Bei der Obduktion fanden sich eine ausgeprägte generalisierte Arteriosklerose sowie ein alter Herzinfarkt im linken Ventrikel mit einem parietalen Thrombus.PathologieEin Frontalschnitt des Gehirns zeigt unregelmäßige zystische Hohlräume im Versorgungsgebiet der rechten Arteria cerebri media, typisch für einen älteren Infarkt. Die Wände sind gelblich und teilweise kollabiert. Es liegt eine kompensatorische Erweiterung des linken Seitenventrikels vor. Unterhalb der Corpora mammillaria sind die Arterien moderat arteriosklerotisch, jedoch makroskopisch schwer erkennbar. Weitere InformationenAufgrund der bekannten Herzvorgeschichte mit Thrombusbildung ist anzunehmen, dass der Hirninfarkt durch einen kardialen Thromboembolus verursacht wurde.
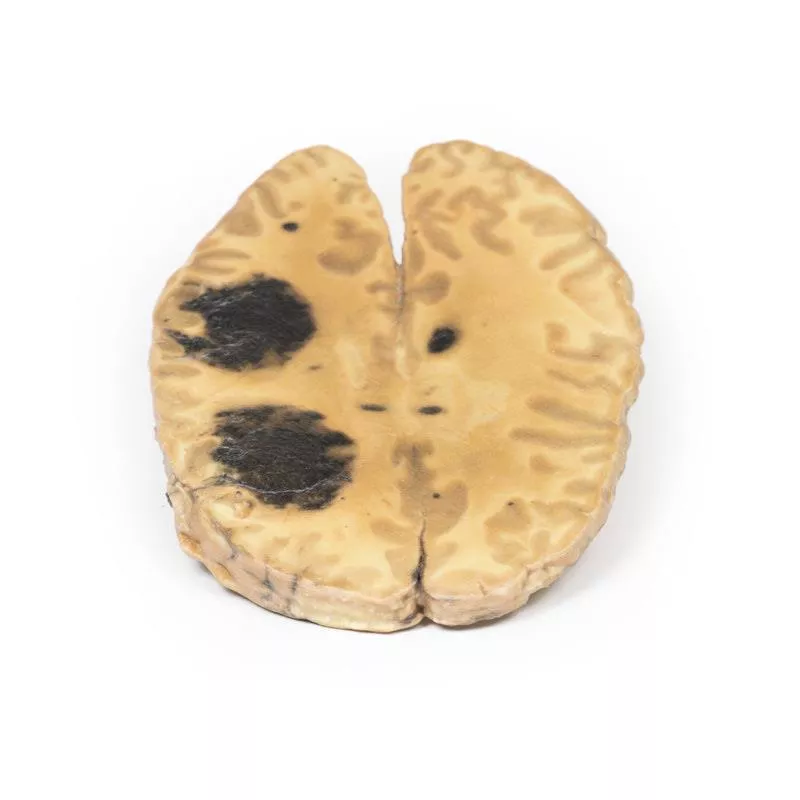
Cerebral Haemorrhage, secondary to Acute Myeloid Leukaemia
Klinische VorgeschichteEin 22-jähriger Mann stellte sich mit einer zweiwöchigen Vorgeschichte von allgemeinem Unwohlsein, Gewichtsverlust und unerklärlichen Blutergüssen vor. In den Tagen vor der Einweisung entwickelte er Husten mit Auswurf und Fieber. Kurz nach der Aufnahme verlor er plötzlich das Bewusstsein und verstarb wenige Minuten später.PathologieDie horizontale Hirnscheibe zeigt die obere Schnittfläche mit zwei großen Einblutungen im rechten Frontallappen und Parietallappen (je ca. 5 cm) sowie mehreren kleineren Einblutungen in der weißen Substanz beider Hemisphären. Diese Veränderungen entsprechen multiplen intraparenchymalen Hirnblutungen bei einem Patienten mit akuter myeloischer Leukämie (AML). Weitere InformationenSolche Hirnblutungen entstehen durch den Riss kleiner Gefäße und führen häufig zu plötzlichen neurologischen Ausfällen. Bei AML führt die Verdrängung gesunder Blutzellen im Knochenmark zu Thrombozytopenie und erhöhtem Blutungsrisiko. Intrakranielle Blutung ist nach Infektion die zweithäufigste Todesursache bei AML. Auch disseminierte intravasale Gerinnung (DIC) kann auftreten. Die Behandlung richtet sich nach Schweregrad und umfasst ggf. hämatomausräumung, Anfallsbehandlung und Druckmanagement. Die Sterblichkeitsrate ist hoch, insbesondere in den ersten 48 Stunden.
Glioblastoma multiforme
Klinische Vorgeschichte Über einen Zeitraum von 3 Jahren litt eine 57-jährige Frau an intermittierenden Stirnkopfschmerzen und Gedächtnisstörungen, die sich zu psychiatrischen Symptomen, Erbrechen und Meningismus entwickelten. Lokal neurologische Ausfälle traten erst spät auf.Pathologie In koronaren Hirnschnitten zeigt sich ein runde, hämorrhagische und unterschiedlich gefärbte Tumor im linken Temporallappen. Das Tumorgewebe erstreckt sich über die Mittellinie und ersetzt den Corpus callosum. Das Ventrikelsystem ist nahezu komplett obliteriert. Weitere Schnitte bestätigten, dass es sich um einen einzigen großen Tumor handelt. Weitere Informationen Gliome sind nach Meningeomen die zweithäufigsten Tumoren des ZNS. Sie ähneln histologisch normalen Makrogliazellen wie Astrozyten, Oligodendrozyten und Ependymzellen und entstehen aus entsprechenden Vorläuferzellen. Das Glioblastom multiforme (GBM), ein Grad IV Astrozytom, kann de novo oder aus niedriggradigen Gliomen entstehen. Charakteristisch sind Nekrosen, umgeben von anaplastischen Zellen und hyperplastischen Gefäßen. GBMs treten häufiger bei Männern auf und werden meist im 6. Lebensjahrzehnt diagnostiziert. Risikofaktoren sind Neurofibromatose Typ 1, Li-Fraumeni-Syndrom und frühere Hirnstrahlentherapie. Symptome variieren je nach Lage und umfassen Kopfschmerzen, Sehstörungen, Erbrechen, Appetitverlust, Stimmungsschwankungen, kognitive Veränderungen, neu aufgetretene Anfälle und Sprachstörungen. Diagnostisch werden CT und MRT eingesetzt. Etwa 50 % der GBMs betreffen mehr als eine Hemisphäre, infiltrieren oft Ventrikelwände oder Hirnhäute und erreichen gelegentlich den Liquor. Metastasen außerhalb des ZNS sind selten. Das Tumorwachstum führt zu Hirnödem und erhöhtem Hirndruck. Ohne Behandlung beträgt die mittlere Überlebenszeit etwa 3 Monate. Die Therapie besteht aus Operation, Strahlen- und Chemotherapie.
Berry Aneurism of Basilar Artery
Klinische VorgeschichteEin 37-jähriger Patient stellte sich mit Kopfschmerzen, Erbrechen und Desorientierung nach einem Kopftrauma vor. Die CT zeigte erweiterte Seitenventrikel und eine in den dritten Ventrikel hineinragende Masse. Aufgrund eines Hydrozephalus wurde ein Shunt gelegt. Die Angiographie ergab ein teilweise thrombosiertes 1 × 1 cm großes Aneurysma der Arteria basilaris. Das Aneurysma vergrößerte sich im Laufe der Zeit, und mehrere chirurgische Versuche, darunter Ligatur und Shunt-Revisionen, blieben erfolglos. Der Patient blieb bewusstlos und verstarb später.PathologieDieser mittlere Sagittalschnitt des Gehirns (1 cm dick) zeigt ein großes, dunkles Beerenaneurysma (5 × 2 cm) aus der Arteria basilaris, das in das Mittelhirn und die Pons eindringt und den dritten Ventrikel komprimiert. Das Aneurysma ist mit einem laminierten Thrombus gefüllt, wobei Blut im dritten Ventrikel sichtbar ist und Anzeichen einer Undichtigkeit vorliegen. In der Pons ist eine mukoide Degeneration (0,4 cm) vorhanden. Die laterale Ansicht zeigt eine Ventrikeldilatation, Blutflecken und einen hämorrhagischen Infarkt des Nucleus caudatus sowie eine meningeale Verfärbung, die mit einer Subarachnoidalblutung vereinbar ist. Weitere InformationenIntrakranielle Aneurysmen treten bei etwa 3,2 % der Bevölkerung auf, mit einer Rupturrate von 7,9 pro 100.000 Personenjahre. Aneurysmen der hinteren Zirkulation sind seltener und treten typischerweise an den Verbindungsstellen der Basilar-, Vertebral- oder Kleinhirnarterien auf. Die Symptome entstehen durch Subarachnoidalblutungen oder Masseneffekte. Zu den Komplikationen zählen erhöhter Hirndruck, Hydrozephalus, erneute Blutungen und Vasospasmen. Zu den Behandlungsoptionen zählen chirurgische und endovaskuläre Eingriffe.
Glioma grade 3-4, causing papilloedema
Klinische VorgeschichteDie Patientin, 24 Jahre alt, stellte sich nach einem epileptischen Anfall mit einem auffälligen EEG vor. Sechs Monate später klagte sie über verschwommenes Sehen und Kopfschmerzen. Eine Ophthalmoskopie zeigte beidseitiges Papillenödem, jedoch ohne fokale neurologische Befunde. Bildgebende Verfahren ergaben eine raumfordernde Läsion, die als Gliom Grad III–IV diagnostiziert wurde. Trotz Bestrahlung entwickelte sie kurz darauf eine Schwäche von linkem Arm und Bein. Nach Aufnahme wegen Benommenheit und Erbrechen verstarb sie rasch.PathologieDas Präparat zeigt einen großen intrazerebralen Tumor, der die Seitenventrikel sowie die inneren zwei Drittel der Capsula interna und Basalganglien rechts zerstört. Der Tumor infiltriert über das Corpus callosum und deformiert den Aquädukt. Er ist gut begrenzt, stark vaskularisiert und weist zahlreiche Blutungen und Nekrosen auf, was ihm ein geflecktes Aussehen verleiht.
Meningioma
Klinische VorgeschichteEine 68-jährige Patientin stellte sich mit neu aufgetretenen epileptischen Anfällen vor und erhielt die Diagnose Epilepsie. In der Anamnese zeigten sich zudem allmähliche Persönlichkeitsveränderungen. Wenige Monate später verstarb sie an einem Herzinfarkt.PathologieDer Tumor befindet sich zwischen den beiden Frontallappen und komprimiert diese. Die Schnittfläche ist rosafarben mit gelblichen Nekroseanteilen. Der Tumor ist vorne mit der Dura mater verbunden. Es handelt sich um ein typisches Beispiel für ein Meningeom. Weitere InformationenMeningeome zählen zu den häufigsten tumornahe Erkrankungen des zentralen Nervensystems, obwohl sie aus Arachnoidalzellen der Hirnhäute (Dura, Arachnoidea, Pia) entstehen, die formal nicht zum ZNS gehören. Sie sind oft mit der Dura oder deren Falten (z.?B. Falx cerebri, Tentorium cerebelli) verbunden und meist gutartig sowie langsam wachsend.Je nach Größe und Lage können Symptome wie Krampfanfälle, Verhaltensänderungen, Sinnesstörungen oder Zeichen eines Hirndrucks auftreten. Viele Meningeome bleiben jedoch asymptomatisch.Die Therapie reicht von Beobachtung über chirurgische Entfernung bis hin zu Strahlentherapie, abhängig vom klinischen Befund.Meningeome sind bei Kindern selten. Das mittlere Erkrankungsalter liegt bei 65 Jahren, Frauen sind häufiger betroffen (3:2). Ionisierende Strahlung, etwa nach Schädelbestrahlung, erhöht das Risiko. Die stärkste genetische Veranlagung besteht bei Neurofibromatose Typ 2 (NF2) – einer autosomal-dominanten Erkrankung durch Mutationen des NF2-Gens auf Chromosom 22, die oft zu multiplen Nerventumoren führt.
Pituitary Adenoma
Klinische VorgeschichteEin 29-jähriger Mann stellte sich mit einer 22-monatigen Vorgeschichte von Kopfschmerzen und verschwommenem Sehen vor. Es zeigte sich eine bitemporale Hemianopsie sowie eine Parese des VI. Hirnnervs links. Das Schädelröntgen ergab eine Erosion des Keilbeinkörpers, wobei Dorsum sellae und vorderer Processus clinoideus teilweise erhalten waren. Die Karotidenangiographie zeigte eine Aufwärts- und Seitwärtsverlagerung der vorderen und mittleren Hirnarterien. Die Pneumoenzephalographie zeigte eine Verlagerung der Seiten- und dritten Ventrikel nach oben. Nach einer Kraniotomie verstarb der Patient unmittelbar postoperativ.PathologieDie Hypophyse ist vollständig durch einen runden Tumor von 4?cm Durchmesser ersetzt, sichtbar in einem sagittalen Hirnschnitt rechts der Falx cerebri. Die Schnittfläche ist blassbraun und homogen mit einem kleinen hämorrhagischen Areal, vermutlich durch den Eingriff bedingt. Der Tumor führt zu einer Aufwärtsverlagerung des Mittelhirns und zur Zerstörung des Keilbeins, wodurch die Sella turcica erweitert ist. Das Chiasma opticum ist komprimiert. Histologischer Befund: chromophobes Adenom des Hypophysenvorderlappens. Weitere InformationenBei diesem älteren Fall wurden inzwischen veraltete Methoden wie die Pneumoenzephalographie verwendet. Heute wären CT und MRT des Gehirns Standard. Hypophysenadenome sind die häufigsten Hypophysentumoren und treten meist zwischen dem 35. und 60. Lebensjahr auf. Die Symptome ergeben sich aus dem Raumfordernden Effekt – darunter erhöhter Hirndruck, Knochenerosion und Kompression des Chiasma opticum – sowie möglicher hormoneller Aktivität. Etwa 75?% sind funktionell aktiv (z.?B. Prolaktin-, Wachstumshormon- oder ACTH-produzierend). Nicht-funktionelle Tumoren werden meist später entdeckt und können durch Kompression zu Hypopituitarismus führen.
Metastatic Adenocarcinoma in the Brain
Klinische VorgeschichteEin 56-jähriger Mann unterzog sich einer totalen Gastrektomie und Splenektomie aufgrund eines Magenadenokarzinoms. In den folgenden zwei Monaten entwickelte er einen unsicheren Gang, Schwäche der linken Hand sowie frontale Kopfschmerzen mit Übelkeit und Erbrechen. Bildgebung zeigte eine Läsion im rechten Frontallappen. Nach Kraniotomie und Resektion bestätigte sich histologisch ein metastasiertes Magenadenokarzinom. Es kam zu Gelbsucht, Bewusstseinsstörungen und Papillenödem infolge eines erhöhten Hirndrucks. Eine Kontrollbildgebung zeigte ein Rezidiv der Hirnmetastase sowie Lebermetastasen. Der Patient verstarb 9 Monate nach der Gastrektomie.PathologieDer koronale Hirnschnitt zeigt einen umschriebenen, rosagrau marmorierten Tumor im rechten Frontallappen, der sowohl graue als auch weiße Substanz betrifft. Es besteht eine Kompression des rechten Seitenventrikels mit Verlagerung der Mittellinie. Weitere InformationenMagenkrebs zählt weltweit zu den häufigsten krebsbedingten Todesursachen. Risikofaktoren sind männliches Geschlecht, Ernährung, Rauchen und Helicobacter pylori-Infektion. Am häufigsten metastasiert das Adenokarzinom in Leber, Peritoneum, Lunge und Knochen. Hirnmetastasen sind selten (weniger als 1?%) und treten meist im Rahmen einer disseminierten Erkrankung auf. Die Prognose ist schlecht. Die palliative Behandlung umfasst Chirurgie, Strahlentherapie, Steroide, Chemotherapie oder Kombinationen daraus.
Ventriculitis, Secondary to Septicaemia
Klinische VorgeschichteEin 50-jähriger Alkoholiker wurde mit einer zweiwöchigen Vorgeschichte von Schwäche und Atemnot aufgenommen. Zu Beginn berichtete er über produktiven Husten, Brustschmerzen und blutigen Auswurf. Bei der Untersuchung zeigte er sich fieberhaft, zyanotisch und schläfrig mit pressender Atmung und einem Reibegeräusch über dem rechten Unterlappen. Sein Zustand verschlechterte sich zunehmend. Kurz vor dem Tod wurde eine Lumbalpunktion durchgeführt, wobei grün opaleszierende Flüssigkeit entnommen wurde. Blutkulturen zeigten Streptococcus pneumoniae.PathologieDieser Fall zeigt eine Ventrikulitis in Kombination mit pneumokokkaler Meningitis und Pneumonie im rechten Basallappen. Ein horizontaler Hirnschnitt zeigt beide Seitenventrikel mit einer verdickten, rauen Ependymschicht und zellulären Ablagerungen nahe dem Choroid plexus und im vorderen Horn. Strukturen wie Caudatus, Lentiformis und innere Kapsel sind erkennbar. Histologisch finden sich massive neutrophile Infiltrationen im Subarachnoidalraum, Gefäßbeteiligung und Entzündungen mit Nekrosen im Gehirnparenchym. Weitere InformationenVentrikulitis ist eine seltene Komplikation intrakranieller Infektionen. Bei Erwachsenen tritt sie meist sekundär nach chirurgischen Eingriffen oder Traumata auf, seltener durch primäre Meningitis. Häufige Erreger sind Staphylokokken und resistente gramnegative Bazillen. Säuglinge unter 6 Monaten sind häufiger betroffen. Symptome ähneln Hydrozephalus bei Aquäduktverschluss. Die Diagnose erfolgt mittels Liquoruntersuchung und Bildgebung (CT, MRT). Die Behandlung erfordert eine langfristige intravenöse Antibiotikatherapie mit guter Liquorgängigkeit.
Cerebral Arterio-Venous Malformation
Klinische VorgeschichteDer 58-jährige Patient verstarb an postoperativen Komplikationen nach einer transurethralen Resektion der Prostata. Bereits mit 28 und 35 Jahren hatte er vorübergehende neurologische Ausfälle. Mit 50 entwickelte er eine permanente Hemiparese des linken Beins, insbesondere im Bereich des Sprunggelenks.PathologieDie koronale Hirnscheibe durch die Parietallappen zeigt eine 4 cm große Läsion in der medialen rechten Hemisphäre, die sich vom Kortex bis zur Seitenventrikeldecke erstreckt. Das Gewebe besteht aus einem Netzwerk geschlängelter Gefäßkanäle. Histologisch wurde eine arteriovenöse Malformation (AVM) mit glialem Gewebe und dilatierten Arterien und Venen bestätigt. Weitere InformationenZerebrale AVMs können Symptome wie Kopfschmerzen, Krampfanfälle und Hirnnervenausfälle verursachen, bleiben aber manchmal unbemerkt. Bei einem Gefäßriss kann es zu Hirnblutungen kommen mit Symptomen wie Bewusstlosigkeit, Übelkeit, Erbrechen und Sehstörungen. Je nach Ort der Blutung sind einseitige Lähmungen (Hemiparese) oder Sprachstörungen (Aphasie) möglich. Rupturierte AVMs gehen mit hoher Sterblichkeit und Langzeitfolgen einher.
Intracranial space-occupying lesion
Klinische Vorgeschichte Eine 56-jährige Frau wurde nach einer Grand-Mal-Epilepsie bewusstlos ins Krankenhaus eingeliefert. Sie hatte zuvor über einen Zeitraum von sechs Monaten an wiederkehrenden Kopfschmerzen und Erbrechen gelitten. Das Bewusstsein erlangte sie nicht mehr zurück.Pathologie In der koronaren Schnittfläche des Gehirns zeigt sich eine seitliche und nach unten gerichtete Verdrängung durch eine große, vermutlich rechtsseitige meningeale Raumforderung. Die eigentliche Raumforderung (wahrscheinlich ein Meningeom) ist nicht erhalten. An der Vorderseite zeigt sich eine Mittellinienverlagerung mit subfalkiner Herniation des Gyrus cinguli. Auf der Rückseite finden sich Blutungen unterschiedlicher Altersstufen im Temporallappen und Brückenbereich (Pons), typisch für supratentorielle Raumforderungen. Zusätzlich ist eine Ventrikelasymmetrie sichtbar. Weitere InformationenEin Meningeom mit raumfordernder Wirkung kann Druck auf das Hirngewebe ausüben, was zu Atrophie und Verlagerung führt und die Funktion von Hirnnerven, die Blutzirkulation und die normalen Gehirnfunktionen beeinträchtigen kann. Häufige Symptome sind: - Krampfanfälle – z.?B. myoklonisch (Muskelzuckungen oder Spasmen) oder tonisch-klonisch (Bewusstlosigkeit, Muskelsteifigkeit, gefolgt von Zuckungen, Kontrollverlust über Körperfunktionen). - Sinnesstörungen – Veränderungen des Seh-, Geruchs- oder Hörsinns ohne Bewusstseinsverlust.Die Symptomatik hängt stark von der Lokalisation des Tumors ab.
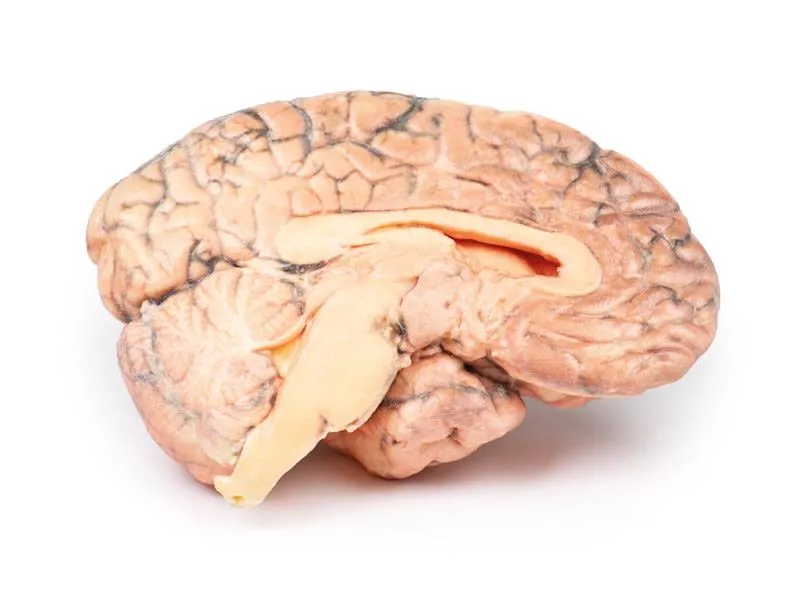
Craniopharyngioma
Klinische VorgeschichteEine 62-jährige Frau stellte sich mit Desorientierung bezüglich Zeit, Ort und Person vor. Die körperliche Untersuchung zeigte keine lokalen neurologischen Ausfälle. Bildgebende Verfahren zeigten eine raumfordernde Läsion im Boden des 3. Ventrikels. Bei der Operation wurde Gewebe entfernt, eine vollständige Entfernung war jedoch nicht möglich. Die Histologie bestätigte die Diagnose eines Kraniopharyngeom. Postoperativ entwickelten sich komplexe metabolische Störungen, vermutlich hypothalamisch bedingt. Der Zustand der Patientin verschlechterte sich zunehmend und sie verstarb 10 Wochen nach Aufnahme nach einer Magenaspiration.PathologieDas sagittal geschnittene Gehirn zeigt einen rosa-grauen, ovalen Tumor von 2,5 x 1,5 cm Größe in der Hypothalamusregion. Der Tumor ist kapsuliert, außer an der ventralen Seite, wo bei der Operation Gewebe entfernt wurde. Die Schnittfläche zeigt ein mikrozystisches oder schwammartiges Erscheinungsbild. Der Tumor verformt den 3. Ventrikel und verlegt das Foramen Monroi. Der Chiasma opticum ist nach unten verlagert. Ein früherer Ventrikulo-atrialer Shunt verhinderte trotz der Verlegung die Erweiterung der Seitenventrikel. Weitere InformationenKraniopharyngeome machen 1–3 % aller Hirntumore aus und 5–10 % der Hirntumore bei Kindern. Die Erkrankung zeigt eine bimodale Altersverteilung mit Häufigkeitsgipfeln zwischen 5–14 und 50–75 Jahren. Die Inzidenz ist in Japan und Teilen Afrikas höher. Es handelt sich um epitheliale Tumoren, die meist vom Hypophysenstiel ausgehen, aber auch aus der Sella turcica, dem optischen System oder dem 3. Ventrikel stammen können. Sie bestehen häufig aus festen und zystischen Anteilen, letztere enthalten Cholesterinkristalle. Es gibt zwei Haupttypen: das adamantinomatöse und das papilläre Kraniopharyngeom, die sich histologisch und genetisch unterscheiden, wobei die Prognoseunterschiede unklar sind. Die Behandlung umfasst operative Resektion und Strahlentherapie zur Behandlung von Resttumor. Die Prognose hängt von der Tumorkontrolle sowie lokalen und endokrinen Komplikationen ab.
Menschliche Körperrepliken, um die Lehre zu verbessern!
Die bahnbrechende Anatomie Serie von Erler- Zimmer beinhaltet eine einzigartige und unerreichte Sammlung von kolorierten menschlichen Körperrepliken welche speziell entworfen wurden, um die Lehre und das Lernen zu verbessern. Diese Premiumkollektion von höchst akkurater humaner Anatomie wurde direkt aus radiologischen Daten oder echten Präparaten mit neuesten Bildgebenden Verfahren erzeugt. Die 3D menschliche Anatomie Serie bietet einen kosteneffektiven Weg, um Ihrem speziellen Unterrichts- und Demonstrationsbedarf im gesamten curricularen Bereich der Medizin, Gesundheitswissenschaften und der Biologie gerecht zu werden. Eine detaillierte Beschreibung der Anatomie, welche in jedem 3D-gedruckten Präparat dargestellt wird, wir mitgeliefert. Welche Vorteile bietet die Monash 3D Anatomie Serie im Vergleich zu Plastikmodellen oder echten menschlichen Plastinaten?
Jede Körperreplik wurde sorgfältig entwickelt aus ausgewählten radiologischen Patientendaten oder präparierten menschlichen Körpern höchster Qualität, welche von einem hochqualifizierten Anatomenteam im Lehrzentrum für menschliche Anatomie der Monash Universität ausgewählt wurden, um klinisch wichtige Bereiche der Anatomie in einer Qualität und Detailtreue darzustellen, wie es mit konventionellen Modellen nicht möglich ist – es handelt sich um echte Anatomie, nicht um stilisierte.
Jede Körperreplik wurde strengstens überprüft vom hochqualifizierten Anatomenteam im Lehrzentrum für menschliche Anatomie der Monash Universität, um die anatomische Genauigkeit des Endprodukts zu gewährleisten. Die Körperrepliken sind kein echtes menschliches Gewebe und unterliegen deshalb keinen Einschränkungen beim Transport, Import oder der Verwendung in Bildungseinrichtungen, die keine Erlaubnis zur Verwendung von Leichen haben. Die
Die exklusive 3D Anatomie Serie vermeidet diese und andere ethische Probleme, welche auftreten, wenn man mit plastinierten menschlichen Überresten umgeht.